Información
Diabetes y Salud Oral
La salud bucodental en la diabetes puede verse comprometida por varias razones. Esta sección contiene información de interés sobre las principales enfermedades bucodentales en el paciente diabético, los principales riesgos, y sobre todo, le daremos información para que pueda tomar las medidas adecuadas para mantener su boca sana.
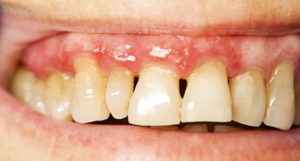 La enfermedad periodontal (de las encías) es causada por una infección que destruye el hueso que rodea y sostiene los dientes. Este hueso sostiene los dientes en la mandíbula y en el maxilar superior y le permite masticar cómodamente. Las bacterias acumuladas forman la placa dental la cual contribuye a la enfermedad de las encías.
La enfermedad periodontal (de las encías) es causada por una infección que destruye el hueso que rodea y sostiene los dientes. Este hueso sostiene los dientes en la mandíbula y en el maxilar superior y le permite masticar cómodamente. Las bacterias acumuladas forman la placa dental la cual contribuye a la enfermedad de las encías.
Si se deja en los dientes y las encías, la placa se endurece para formar sarro o cálculo. La placa y el cálculo irritan las encías alrededor de los dientes, por lo que se enrojecen, se inflaman y sangran. A medida que avanza la enfermedad de las encías, esto también afecta al hueso subyacente que eventualmente se pierde. Los dientes se aflojan, empiezan a moverse, pudiendo caerse solos o ser necesario extraerlos.
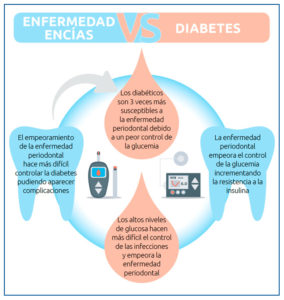
La enfermedad de las encías es más común y más grave en personas con niveles de glucosa en sangre alterados. Esto se debe a que generalmente tienen una menor resistencia a las infecciones y una capacidad de curación reducida.
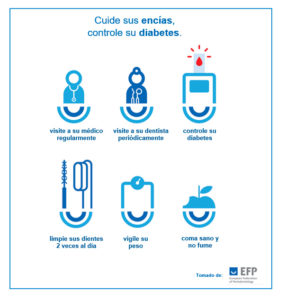
Es importante cuidar su salud bucal y controlar sus niveles de glucosa en sangre para prevenir la enfermedad periodontal. El tratamiento de la enfermedad de las encías ayuda a mejorar los niveles de glucosa en sangre en personas diabéticas. Cualquier persona con diabetes, siempre que esté bien controlada, responde muy bien al tratamiento dental.
LOS SIGNOS
Consulte a su dentista de inmediato si nota cualquier signo y síntoma de enfermedad de las encías, que incluye:
-Encías rojas, hinchadas, sensibles y sangrantes
-Una secreción persistente (pus) procedente de las encías.
-Encías que se separan de los dientes
-Mal sabor de boca o mal aliento(halitosis)
-Dientes con movilidad: esto puede cambiar la «sensación» de su mordida cuando los dientes ocluyen o puede hacer que las prótesis se desajusten
-Espacios que se abren entre los dientes.

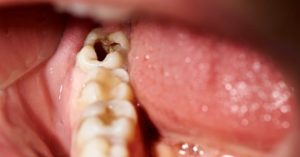 más glucosa en la saliva y la boca muy seca. Estas condiciones permiten que la placa dental se acumule en los dientes, lo que puede provocar caries.
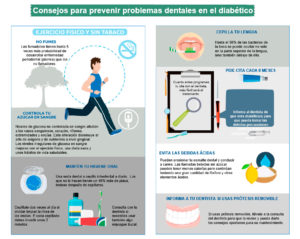
La placa dental se puede eliminar limpiándose los dientes y las encías dos veces al día con un cepillo de dientes y pasta de dientes fluorada. Puede usar un cepillo manual (de dureza media o blanda) o un cepillo eléctrico. Sea cuidadoso al cepillar la encía donde se unen al diente ya que si se aprieta demasiado puede causar daño gingival. Use cepillos interdentales o hilo dental a diario para limpiar entre los dientes. Cuidar bien los dientes previene las caries y las enfermedades de las encías.
más glucosa en la saliva y la boca muy seca. Estas condiciones permiten que la placa dental se acumule en los dientes, lo que puede provocar caries.
La placa dental se puede eliminar limpiándose los dientes y las encías dos veces al día con un cepillo de dientes y pasta de dientes fluorada. Puede usar un cepillo manual (de dureza media o blanda) o un cepillo eléctrico. Sea cuidadoso al cepillar la encía donde se unen al diente ya que si se aprieta demasiado puede causar daño gingival. Use cepillos interdentales o hilo dental a diario para limpiar entre los dientes. Cuidar bien los dientes previene las caries y las enfermedades de las encías.
VÍDEOS DE CEPILLADO
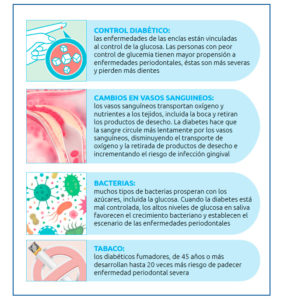
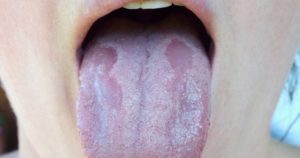 La candidiasis oral es una infección por hongos. Es causada por un crecimiento excesivo de la levadura Candida albicans, que vive en la boca. Algunas afecciones causadas por la diabetes, como el nivel alto de glucosa en la saliva, la disminución de la resistencia a las infecciones y la sequedad de boca (niveles bajos de saliva) pueden estimular el crecimiento excesivo de estos hongos, lo que lleva a la candidiasis oral.
La candidiasis oral es una infección por hongos. Es causada por un crecimiento excesivo de la levadura Candida albicans, que vive en la boca. Algunas afecciones causadas por la diabetes, como el nivel alto de glucosa en la saliva, la disminución de la resistencia a las infecciones y la sequedad de boca (niveles bajos de saliva) pueden estimular el crecimiento excesivo de estos hongos, lo que lleva a la candidiasis oral.
La candidiasis bucal causa parches blancos o rojos incómodos, a veces ulcerados, en la boca. Una buena higiene bucal y unos niveles de glucosa en sangre dentro del rango objetivo pueden ayudar a tratar la candidiasis bucal. Su dentista puede tratar esta afección recetándole medicamentos antimicóticos si es necesario.
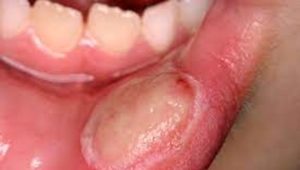 En algunos `pacientes diabéticos, sobre todo cuando los niveles de glucosa no están controlados, pueden aparecer diversas lesiones ene boca tales com o úlceras, aftas, o lesiones en la comisura de los labios (quelitis angular). También se ha relacionado el liquen plano con la falta de control en el diabético. Todas estas manifestaciones guardan relación con la mayor propensión a infecciones y la menor capacidad de respuesta ene la cicatrización.
En algunos `pacientes diabéticos, sobre todo cuando los niveles de glucosa no están controlados, pueden aparecer diversas lesiones ene boca tales com o úlceras, aftas, o lesiones en la comisura de los labios (quelitis angular). También se ha relacionado el liquen plano con la falta de control en el diabético. Todas estas manifestaciones guardan relación con la mayor propensión a infecciones y la menor capacidad de respuesta ene la cicatrización.
 La diabetes mellitus ha sido reconocida desde hace muchos años como una de las múltiples enfermedades que pueden causar alteraciones en la sensibilidad gustativa, no solo como un síntoma previo al diagnóstico sino como un dato característico de complicación crónica (neuropatía).
La diabetes mellitus ha sido reconocida desde hace muchos años como una de las múltiples enfermedades que pueden causar alteraciones en la sensibilidad gustativa, no solo como un síntoma previo al diagnóstico sino como un dato característico de complicación crónica (neuropatía).
La duración de la enfermedad, la edad y la presencia de neuropatía tienen una fuerte asociación con la pérdida de sensibilidad a los sabores primarios.
 Los motivos de la boca seca en la diabetes son variados. Principalmente, el hecho de que la enfermedad no esté debidamente controlada a través de un tratamiento, aumenta las probabilidades de padecer boca seca (xerostomía).
Los motivos de la boca seca en la diabetes son variados. Principalmente, el hecho de que la enfermedad no esté debidamente controlada a través de un tratamiento, aumenta las probabilidades de padecer boca seca (xerostomía).
Uno de los motivos que explica este cuadro es que el diabético no controlado suele presentar una diuresis (secreción de orina) mayor de lo habitual lo que puede originar una situación de deshidratación.
Además, la falta de insulina provoca el mal funcionamiento de determinados órganos, entre ellos también el de las glándulas salivares.
Por si fuese poco, la diabetes también provoca cierta alteración en la composición de la saliva en cuanto a sus niveles de proteínas y de glucosa. Dicha alteración genera una notable reducción en las funciones protectoras de la saliva, perdiéndose parte de la función lubricadora de la saliva.
Diabetes y Salud Oral: un círculo vicioso
La diabetes
La diabetes es una enfermedad crónica pero controlable en la que los niveles de glucosa (azúcar) en la sangre son muy altos. Los primeros signos y síntomas de la diabetes pueden aparecer en la boca, por lo que vigilar su salud bucal también puede conducir a un diagnóstico y tratamiento más tempranos.
La diabetes afecta la capacidad del cuerpo para procesar la glucosa en sangre debido a la disminución de la secreción de la hormona insulina o la deficiencia de su acción metabólica. Sin un tratamiento continuo y cuidadoso, la diabetes puede provocar una aumento de glucosa en la sangre que aumenta el riesgo de complicaciones.
Se pueden desarrollar tres tipos principales de diabetes: diabetes tipo 1, tipo 2 y diabetes gestacional.
Diabetes tipo I. También conocida como diabetes juvenil, se produce cuando el páncreas produce un nivel demasiado bajo de insulina o simplemente no produce ninguna. Las personas con este tipo de diabetes se consideran insulinodependientes y deben recibir inyecciones de insulina al menos una vez al día.
Diabetes tipo 2. La diabetes tipo 2 es un trastorno en el que se ve afectada la forma en que el cuerpo metaboliza la insulina. Aunque el páncreas todavía produce insulina, las células no responden a ella. Suele tratarse mediante la implementación de una dieta equilibrada, la adaptación de hábitos saludables y, en algunos casos, con la ayuda de medicamentos por vía oral.
Diabetes gestacional. Suele aparecer en algunas mujeres durante el quinto mes de embarazo y desaparece tras el parto. Ocurre cuando las hormonas en la placenta que ayudan al feto a desarrollarse bloquean la acción de la insulina y aumentan los niveles de azúcar en sangre. A menudo se controla con una alimentación adecuada y saludable y ejercicio regular, pero la madre también puede necesitar insulina.
¿Cómo afecta a la salud oral?
La diabetes y la salud bucodental representan una combinación que puede derivar en complicaciones si no se toman las medidas oportunas. La diabetes reduce la resistencia del cuerpo a las infecciones y retrasa el proceso de cicatrización. Si no se controla, puede provocar el deterioro de los leucocitos (glóbulos blancos), la principal defensa del cuerpo contra las infecciones. Por esta razón, las infecciones bucales pueden volverse más graves en personas con diabetes no controlada.
La diabetes también puede disminuir el flujo salival y aumentar los niveles de glucosa en la saliva, lo que la convierte en el escenario perfecto para infecciones fúngicas (por hongos) como la candidiasis.

Periodontitis y diabetes: información general

Preguntas frecuentes
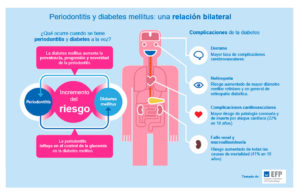
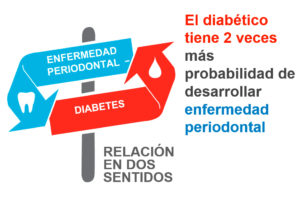
Si. Las investigaciones muestran que las personas con diabetes son más susceptibles a la enfermedad periodontal (de las encías), especialmente cuando su diabetes no está bien controlada. Lo contrario también es cierto: la enfermedad periodontal no tratada puede empeorar los niveles de azúcar en sangre. Por lo tanto, es importante controlar estas dos afecciones inflamatorias. Si nota los primeros signos de enfermedad de las encías, como encías inflamadas o sangrantes, comuníqueselo al dentista. La enfermedad temprana de las encías (gingivitis) es mucho más fácil de tratar que las formas más avanzadas, lo que eventualmente puede conducir a la pérdida de dientes.
Siga haciendo todo lo posible para controlar sus niveles de azúcar en la sangre con ejercicio y una dieta saludable, y continúe con su rutina de higiene bucal diaria eficaz, que incluye cepillarse los dientes y usar hilo dental y acudir a revisiones y limpiezas dentales regulares. Asegúrese de informar al dentista de qué medicamentos está tomando y actualizar cualquier cambio. Si nota llagas, hinchazón o inflamación en la boca o encías, comuníquelo lo antes posible.
Varios estudios han demostrado que las personas con diabetes pueden ser candidatos para los implantes dentales, pero existen algunas preocupaciones con respecto al tratamiento. Las heridas tienden a curar más lentamente en las personas con diabetes, que también son más propensas a las infecciones. En personas diabéticas con un control deficiente de la glucosa, la investigación ha demostrado que el hueso tarda más en sanar después de la colocación del implante. El dentista valorará cada caso en particular para planificar su tratamiento y decidirá si es usted candidato o no a colocarse implantes.
Algunas de las características más importantes de las enfermedades inflamatorias de las encías (gingivitis y periodontitis) son: su cronicidad; su alta prevalencia, ya que, en mayor o menor grado, afectan prácticamente a la mitad de las personas adultas; y su relación con otras enfermedades sistémicas de tipo inflamatorio, como la diabetes, enfermedades cardiovasculares o artritis reumatoide.
Los estudios nos indican que sí. Hoy sabemos que una persona con periodontitis tiene, por término medio, niveles de glucosa en sangre más elevados que un individuo sin periodontitis. Esto se ha visto tanto en pacientes con diabetes como sin diabetes. Asimismo, las personas con periodontitis tienden a tener también niveles más elevados de colesterol y triglicéridos.
La hiperglucemia que presentan los pacientes con diabetes se ha demostrado que está relacionada con un aumento del riesgo y severidad de enfermedad periodontal. A peor control de la glucemia (azúcar), mayor predisposición a periodontitis. Dicha hiperglucemia es responsable de la acumulación, tanto en sangre como en diferentes tejidos (entre los que se encuentran los periodontales), de productos finales de la glucación avanzada, que, al unirse a sus receptores en las células, estimulan la liberación de un mayor número de compuestos proinflamatorios, implicados en la destrucción periodontal. El aumento de mediadores de la inflamación en el paciente con diabetes también puede influir en la mayor susceptibilidad a sufrir enfermedad periodontal.
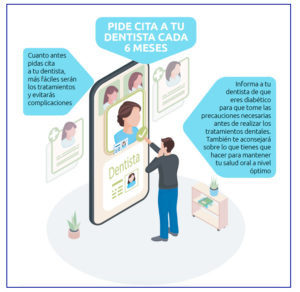
Las personas con diabetes tienen necesidades especiales y su dentista está preparado para satisfacerlas. Mantenga a su dentista informado acerca de cualquier cambio en su enfermedad y de cualquier medicamento que pueda estar tomando. Posponga cualquier procedimiento dental que no sea urgente si su nivel de azúcar en la sangre no se encuentra bien controlado.
Es muy importante que siga con su dieta y su medicación habitual. Si es insulino-dependiente debe administrarse su dosis habitual. Del mismo modo, si toma antidiabéticos orales, debe respetar la prescripción. Solo en muy contados casos, que le serán informados por su médico o por su dentista, la dosis puede verse modificada. En caso contrario, acuda a su cita habiendo ingerido lo habitual y tomado su medicación. Si está en ayunas o no ha tomado su medicación es muy importante advertir al dentista de ello para evitar complicaciones.
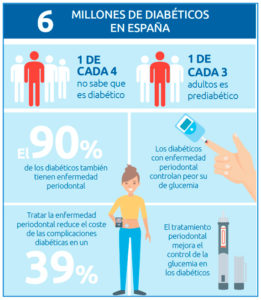
Algunos datos sobre la Diabetes
Cillum offal culpa shaman vinyl 3 wolf moon cloud bread tempor non everyday carry yr. Schlitz bicycle rights 3 wolf moon succulents synth typewriter shoreditch in scenester.
Material de la Campaña
La guía de la salud oral para diabéticos
Vídeo "Ya lo sabes"
Activated charcoal venmo locavore, art party farm-to-table authentic flexitarian try-hard pok pok literally cloud bread shaman. Sartorial viral subway tile four loko mlkshk DIY meh synth twee wolf heirloom roof party gentrify sustainable. Kitsch bushwick pork belly selvage. Hexagon gochujang .

Narrative Therapy
Pork belly portland fingerstache pitchfork dreamcatcher, retro lo-fi deep v chillwave fixie kitsch bitters